「睡眠」は健康的な生活を送るうえで重要な要素の一つです。私たちが日々の暮らしの中で当たり前のように行っているこの睡眠ですが、徹夜や夜更かし等でよく眠れなかったり睡眠不足の状態が続くと認知機能が低下することから、脳と睡眠には深い関係性があることもわかっています。
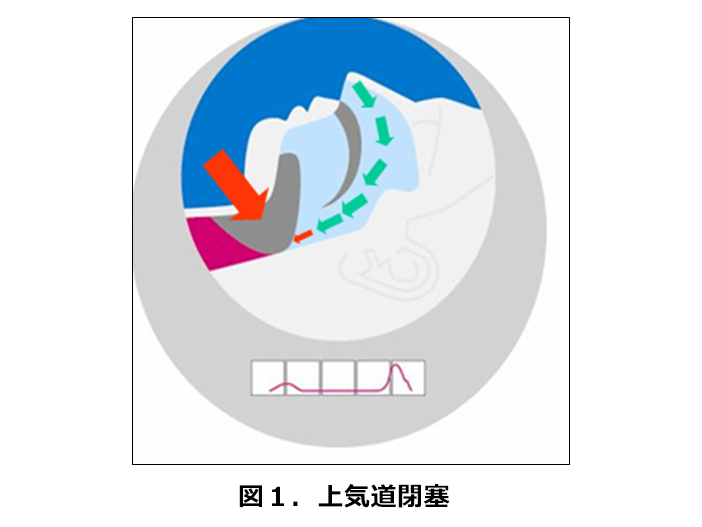
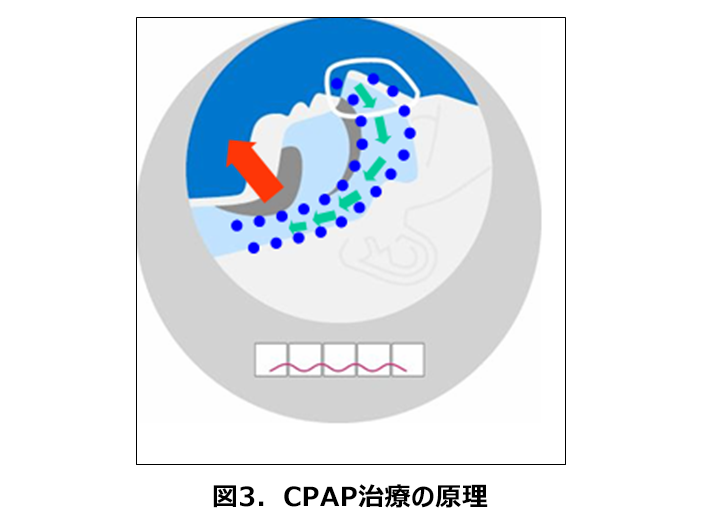
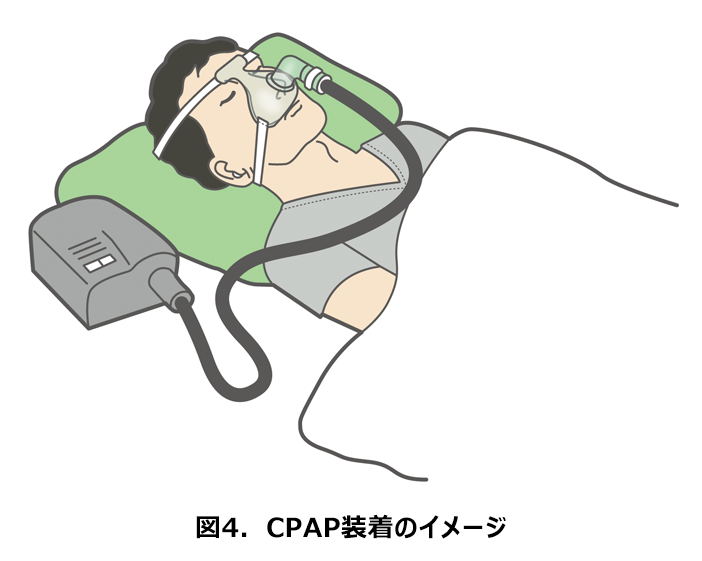
今回のコラムでは、睡眠時に起こる睡眠時無呼吸症候群(SAS)と認知症の関連について、認知症予防の観点から解説します。
(著者プロフィール)
千田一嘉(せんだかずよし)
名古屋大学医学部卒業、名古屋大学医学部大学院博士課程修了。米国アルバート・アインシュタイン医科大学、ハーバード大学公衆衛生大学院客員研究員、京都大学医学部附属病院検査部助手を経て、2003年より国立療養所中部病院呼吸器科に勤務し、2004年国立長寿医療センターに組織改編された。2014年より治験・臨床研究推進センター臨床研究企画室長として、臨床研究推進セミナーの企画、睡眠呼吸障害の診療、在宅医療の啓発、高齢呼吸器病患者のフレイル・サルコペニアについて研究している。